- Die zweithäufigste Ursache des Zahnverlustes ist die Zahnbetterkrankung. Der Verlauf der Zahnbetterkrankung ist in den meisten Fällen eine chronische Entzündung, deren Hauptursache der auf den Zähnen sich anhäufende Belag (Plaqe) und Zahnstein sind. Mit dem Wachstum des Zahnsteins wird die nicht reinigungsfähige Oberfläche in dem Mund immer mehr. Deswegen steigt die Zahl der Bakterien in den wegen der zwischen den Zähnen und dem Zahnfleisch sich herausgebildeten Entzündung sich entwickelten Taschen. Die Entzündung stärkert sich und der Verlauf stärkert sich selbst mit den Taschen und der immer weniger reinigungsféhigen Oberflächen so lange, bis die um den Zähnen auffindbare Heltervorrichtung der Zähne (einschließlich die umringende Knochen) völlig zerstört wird. Jetzt beginnt der Zahn langsam bewegen, und es wird ausfallen.
- Auf dem nachstehenden Bild ist es sichtbar, dass tiefe Taschen sich in der Folge des regelmäßig nicht entfernten Zahnsteins heraudgebildet werden. Das Zahnfleisch trennt sich von der Zahnwurzel, es zieht sich zurück, der Knochen wird zerstört. Bei der Behandlung den Taschen ist es nicht genügend, das auf der Oberfläche der Zähne auffindbare Zahnstein zu entfernen. In diesen Fällen ist die Kürettage nötig, die nach der Registrierung der Taschen mit Regionalanästhesie durchgeführt wird. So können die Zahnärzte die Zahnbetterkrankung anhalten und symptomfreien Zustand erreichen.
Risikofaktoren
Das Risiko der Herausgebildung der Zahnbetterkrankung steigern die schlechte Mundhygienie, das Rauchen, die Zuckerkrankheit und bestimmte genetische Faktoren. Ein Typ der Zahnbetterkrankung hat zumal genetischen Hintegrund, aber auch dieses Typ wird durch das auf den Zähnen sich anhéufende Zahnstein beeinflusst.
Behandlung
Es ist eindeutig, dass die Erhaltung der entsprechenden Mundhygienie sehr wichtig ist. Dazu gehört die Entfernung des Zahnsteins von dem Zahnarzt auch. Wenn die Taschen sich schon herausgebildet worden sind, müssen die entzündeten Gewebe aus den Taschen durch spezielle Behandlung (gesclossene Kürettage) entfernt werden. Wenn die Taschen sehr tief (mehr als 5-6 mm) sind, kann die chirurgische Reinigung (geöffnete Kürettage) nötig sein.
Die Registrierung der Taschen mit parodontologischer Sonde:
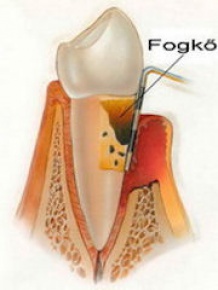
In vernachlässigten Fällen können diese Veränderungen sich nicht nur bei den Zähnen, sondern bei den eingepflanzten Kunstwurzeln (Implantate) auch herausbilden. Die Therapie ist ähnlich, aber der Zahnarzt muss in diesen Fällen spezielle Werkzeuge anwenden, um die Oberfläche des Implantats nicht zu verletzen.
Die bewegliche Zähne werden zusammengeschient, um deren Stabilität gesteigert zu werden. Das Ziel dieser Methoden ist nur das Anhalten des Verlaufs. Der verlorene Kontakt zwischen dem Zahn und Knochen kann leider nicht wiederhergestellt werden. Dazu ist eine teuerere Methode nötig, d.h. die Verwendung der mit Membranen gesteuerten Regenerationsoperation der Gewebe, die mit Knochenersatz kombiniert ist. Diese Operationen sind nicht immer verwendbar, und wenn der Patient seine Mundpflege-Gewohnheiten nicht verändern kann und mit dem Rauchen nicht aufhören kann, sind sie gänzlich überflüssig.
Die chirurgische Versorgung der Gingivaretraktion (Zahnflesichretraktion) ist die Aufgabe der Fachärzte. Die Größe und die Stelle der Zahnfleischretraktion beeinflussen den Erfolg der Operation.
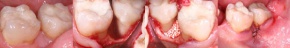
Unsere chirurgische Bilder:
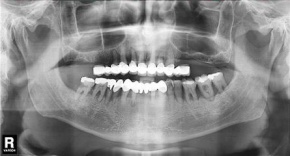
Die digitale Panorama-Röntgenaufnahme der heftigen Zahnbetterkrankung:
Die Hauptursache der Parodontitis sind bakterielle Zahnbeläge und Zahnstein. Es kommt zur Bildung von Zahnfleischtaschen, in denen für die Bakterien ideale Lebensbedingungen herrschen. Für die Zahnbürste nicht erreichbar, können sie sich ungehindert vermehren und verursachen Entzündungen. Wird im Frühstadium nichts unternommen, dringt die Entzündung tiefer in das Zahnbett ein und zerstört im Laufe der Zeit den Knochen. Dieser wird durch schwammiges Bindegewebe ersetzt, das der Körper bildet, um den Defekt aufzufüllen. Doch dieses Ersatzgewebe ist nicht stabil genug, um den Zahn fest in seiner Position zu halten. Die Zähne beginnen zu wackeln und gehen schließlich verloren.
Warnzeichen für Parodontitis:
- Zahnfleischbluten beim Zähne putzen,
- bei Berührung oder beim Essen
- Schwellung und Empfindlichkeit
- des Zahnfleisches
- ständige Probleme mit dem Geschmack
- Auftreten von Mundgeruch
- scheinbares „Länger werden“ der Zähne durch zurückgehendes Zahnfleisch
Weitere Risikofaktoren:
- Zuckerkrankheit
- Rauchen
- Veranlgaung im Erbgut
- Stress
- Übergewicht
- HIV-Infektion
- Knochenscwund
- Alter, Geschlecht
Folgeerkrankungen:
Menschen mit Parodontitis tragen ein deutlich erhöhtes Risiko für Herz-Kreislauferkrankungen wie Herzinfarkt oder Schlaganfall. Zudem können Diabetes mellitus oder Osteoporose verstärkt werden. Bei Schwangeren mit Parodontitis besteht ein erhöhtes Risiko einer Früh- bzw. Fehlgeburt.
Welche Symptome deuten auf eine Parodontitis hin?
- Zahnfleischblutung (z.B. bei der häuslichen Mundhygiene oder auch spontan)
- Schwellung und Rötung des Zahnfleisches
- Zahnfleischrückgang
- empfindliche Zahnhälse
- dauerhafter Mundgeruch oder ein fortwährend unangenehmer Geschmack im Mund
- Eiteraustritt aus den Zahnfleischtaschen
- gelockerte Zähne
Therapie
Ziele der Parodontalbehandlung sind der Erhalt möglichst aller Zähne und die Genesung des erkrankten Zahnhalteapparates. Dazu müssen zunächst sorgfältig die bakteriellen Beläge in den Zahnfleischtaschen von den befallenen Zahnflächen entfernt werden. Dies führt zur Beseitigung der Entzündung im Zahnhalteapparat und zu einer Reduktion der entzündlich vertieften Zahnfleischtaschen. Neben dem korrekten Gebrauch der Zahnbürste muss dabei auch die Anwendung von Hilfsmitteln zur Reinigung der Zahnzwischenräume praktisch geübt werden. Allein diese Vorbehandlung verringert bereits die äußerlich sichtbaren Zeichen einer Zahnfleischentzündung sehr deutlich. Danach folgt die eigentliche Parodontaltherapie, bei der unter lokaler Betäubung die für den Krankheitsprozess primär verantwortlichen bakteriellen Biofilme in den Zahnfleischtaschen vollständig entfernt werden. Hierzu verwendet der Zahnarzt speziell geformte Handinstrumente oder maschinelle Ultraschallreinigungsgeräte. Bei Patienten, die unter einer aggressiven Verlaufsform der Parodontitis leiden, kann es darüber hinaus sinnvoll sein, die mechanische Zahnreinigung durch die Einnahme von Antibiotika zu ergänzen, um Parodontitiskeime gezielt zu eliminieren. Da Patienten, die an Parodontitis erkrankt sind, in der Regel eine lebenslang erhöhte Anfälligkeit für bakterielle Entzündungen aufweisen, muss sich an eine erfolgreiche Therapie eine dauerhafte und regelmäßige Nachsorge- und Erhaltungstherapie anschließen. Bei der Therapie der Parodontitis werden die weichen und harten Ablagerungen auf den Zähnen und in den Zahnfleischtaschen auf den Wurzeloberflächen beseitigt. Dadurch wird die Anzahl der Bakterien stark reduziert.
Die Therapie der Parodontitis gliedert sich in mehrere Schritte. Zu den ersten Maßnahmen gehört eine Vorbehandlung, die 2 Termine umfasst. Hierbei wird der Zahnstein von den Zähnen entfernt, die Zahnoberfläche mit einem besonderen Pulver abgestrahlt und die Zahnoberfläche anschließend poliert. Die Zahnzwischenräume werden mit speziellen Instrumenten von den Ablagerungen befreit, Zahnzwischenraumbürstchen individuell angepasst und die Mundhygiene auf den höchsten möglichen Stand gebracht. Die Benutzung von Zahnseide wird eingeübt. Sind Zähne durch Karies vorgeschädigt, so werden diese Zähne therapiert, um auch hier die Bakterienquelle zu eliminieren. Zusätzlich kann mit Hilfe von Mundspüllösungen die Bakterienanzahl weiter reduziert werden.
Die eigentliche Parodontitisbehandlung kann in eine chirurgische und in eine nicht- chirurgische Therapie eingeteilt werden. In einigen seltenen Fällen wird die chirurgische Behandlung durchgeführt. In der Mehrzahl der Fälle ist dies aber nicht nötig. Die nicht- chirurgische Behandlung basiert auf einer Entfernung der Ablagerungen und der Bakterien durch Ultraschall angetriebene Instrumente.
Was können Sie dagegen tun?
Die tägliche Mundhygiene ist zu Hause – richtig durchgeführt – ein wichtiges Element der erfolgreichen Parodontitisvorbeugung. Für die Gesunderhaltung des Zahnhalteapparates sind die tägliche Verwendung einer geeigneten Zahnbürste und einer fluoridhaltigen Zahnpaste (die im Idealfall Anti-Plaque-Wirkstoffe enthält) sowie die Anwendung von Hilfsmitteln zur Reinigung der Zahnzwischenräume unverzichtbar. Besondere Aufmerksamkeit gilt der Reinigung der Zahnzwischenräume, da diese für die Zahnbürste schwer oder gar nicht erreichbar sind. Hierfür eignen sich Zahnseide, -hölzchen oder sogenannte Interdentalbürstchen. Regelmäßige Kontrollbesuche beim Zahnarzt sind ebenfalls unerlässlich, um die Mundgesundheit langfristig zu erhalten. So können Entzündungszeichen am Zahnfleisch und Zahnhalteapparat, Veränderungen an den Schleimhäuten, aber auch Erkrankungen an den Zähnen frühzeitig erkannt werden.